doi: 10.56294/dm2023246
REVISIÓN SISTEMÁTICAS Y/O METAANÁLISIS
Meta-analytic analysis of the role of hemostatic evaluation in optimizing surgical results
Análisis meta-analítico del rol de la evaluación hemostática en la optimización de resultados quirúrgicos
Carlos Alberto Valverde González1
![]() *, Lexter Ivan
Mihalache Bernal1
*, Lexter Ivan
Mihalache Bernal1 ![]() *, Vanessa Del
Cisne Pinza Vera1
*, Vanessa Del
Cisne Pinza Vera1
![]() *
*
1Universidad Regional Autónoma de Los Andes, Sede Santo Domingo. Santo Domingo, Ecuador
Citar como: Valverde González CA, Mihalache Bernal LI, Pinza Vera VDC. Meta-analytic analysis of the role of hemostatic evaluation in optimizing surgical results. Data and Metadata. 2023; 2:246. https://doi.org/10.56294/dm2023246
Recibido: 28-06-2023 Revisado: 29-09-2023 Aceptado: 26-12-2023 Publicado: 27-12-2023
Editor:
Prof.
Dr. Javier González Argote ![]()
ABSTRACT
Introduction: pre-surgical clinical assessment constitutes an essential practice in internal medicine, focused on the identification of risk factors to reduce perioperative morbidity and mortality.
Objective: this study seeks to critically evaluate the effectiveness of preoperative coagulation tests to predict bleeding complications in elective non-cardiac surgeries, in order to validate their clinical relevance and adjust practices to real needs based on solid evidence.
Method: a meta-analysis approach was employed to synthesize data from multiple studies examining the correlation between preoperative coagulation testing and intra- and postoperative bleeding complications. Study selection was based on rigorous criteria to include only those with patients without a history of hematological diseases who underwent elective non-cardiac surgeries.
Results: the results indicate that alterations in coagulation tests are not significantly associated with an increased risk of hemorrhagic complications, as evidenced by a relative risk (RR) of less than one. This suggests that routine performance of these tests in the study population may not be necessary and does not contribute significantly to the safety of the surgical patient.
Conclusions: the study supports a review of clinical guidelines to reduce unnecessary defensive medical practices and encourage evidence-based decisions. It is recommended to limit preoperative coagulation testing to patients with identifiable risk factors or clinical manifestations of hemostatic disorders, avoiding widespread and unsubstantiated procedures that overload health systems without improving clinical outcomes.
Keywords: Clinical Assessment; Surgery; Meta-Analysis; Hemostatic System.
RESUMEN
Introducción: la valoración clínica prequirúrgica constituye una práctica esencial en medicina interna, centrada en la identificación de factores de riesgo para reducir la morbimortalidad perioperatoria.
Objetivo: este estudio busca evaluar críticamente la efectividad de las pruebas de coagulación preoperatorias para predecir complicaciones hemorrágicas en cirugías electivas no cardíacas, con el fin de validar su relevancia clínica y ajustar las prácticas a las necesidades reales basadas en evidencia sólida.
Método: se empleó un enfoque de metaanálisis para sintetizar datos de múltiples estudios que examinan la correlación entre las pruebas de coagulación preoperatorias y las complicaciones hemorrágicas intra y postoperatorias. La selección de estudios se basó en criterios rigurosos para incluir solo aquellos con pacientes sin historial de enfermedades hematológicas que fueron sometidos a cirugías electivas no cardíacas.
Resultados: los resultados indican que las alteraciones en las pruebas de coagulación no se asocian significativamente con un aumento del riesgo de complicaciones hemorrágicas, como lo evidencia un riesgo relativo (RR) menor de uno. Esto sugiere que la realización rutinaria de estas pruebas en la población
estudiada podría no ser necesaria y no contribuye de manera significativa a la seguridad del paciente quirúrgico.
Conclusiones: el estudio apoya una revisión de las directrices clínicas para reducir las prácticas médicas defensivas innecesarias y fomentar decisiones basadas en la evidencia. Se recomienda limitar las pruebas de coagulación preoperatorias a pacientes con factores de riesgo identificables o manifestaciones clínicas de trastornos hemostáticos, evitando procedimientos generalizados y no fundamentados que sobrecargan los sistemas de salud sin mejorar los resultados clínicos.
Palabras clave: Valoración Clínica; Cirugía; Metaanálisis; Sistema Hemostático.
INTRODUCCIÓN
Uno de los motivos de consulta más frecuentes en la especialidad de medicina interna es la realización de la valoración clínica prequirúrgica. El objetivo principal es identificar los factores de riesgo del paciente para lograr una significativa disminución en la morbimortalidad perioperatoria.
La valoración clínica prequirúrgica es esencial porque permite identificar y gestionar cualquier riesgo potencial de salud antes de la cirugía, optimizando así los resultados postoperatorios. Este proceso ayuda a establecer el estado físico del paciente y descubrir condiciones preexistentes que podrían complicar el procedimiento o la recuperación. Además, facilita la planificación anestésica personalizada y la evaluación del riesgo quirúrgico, asegurando que se tomen precauciones adecuadas para minimizar las complicaciones.
En este sentido, la evaluación preoperatoria no solo aumenta la seguridad del paciente, sino que también contribuye a una toma de decisiones más informada tanto por parte del equipo médico como del paciente, permitiendo discutir alternativas y expectativas realistas sobre los resultados de la cirugía. Por todo ello, la valoración clínica prequirúrgica es un paso crítico en el proceso quirúrgico que impacta directamente en la eficacia del tratamiento y en la recuperación del paciente.(1)
Generalmente, los servicios de cirugía solicitan una serie de exámenes de rutina antes del procedimiento. Aunque muchos de estos resultados pueden presentar alteraciones, estos no suelen cambiar el criterio para llevar a cabo una cirugía electiva. Además, incluso cuando los niveles son normales, estos exámenes no predicen el riesgo de complicaciones durante o después de la cirugía. En muchos casos, estos análisis resultan ser innecesarios y pueden incluso provocar decisiones equivocadas que retrasan el procedimiento quirúrgico. Dichas decisiones podrían llevar al uso innecesario de terapias que ponen en riesgo la salud del paciente, como el uso de antibióticos, transfusiones sanguíneas o hemoderivados.(2,3)
Dentro de los exámenes preoperatorios, las pruebas de coagulación son fundamentales para evaluar la capacidad del paciente de coagular la sangre adecuadamente. Estos análisis ayudan a identificar cualquier anomalía que podría llevar a sangrados excesivos o a la formación de coágulos durante o después de la cirugía.(4)
En muchas instituciones es casi obligatorio solicitar tiempo de protrombina (TP), tiempo parcial de tromboplastina (TPT) e international normalized ratio (INR) previo a una cirugía electiva (tabla 1). La razón de solicitar estas pruebas es prevenir y predecir qué paciente está en riesgo de presentar una hemorragia durante el periodo intraoperatorio o postoperatorio (Figura 1). En la actualidad no existe una prueba para poder evaluar la integración entre todos los componentes del sistema hemostático, por lo que las pruebas de TP y TTP son muy limitadas en su evaluación.(5,6,7)
|
Tabla 1. Pruebas de coagulación |
|||
|
Conductas |
TP |
TPT |
INR |
|
Preparación del Paciente |
Antes de realizar la prueba, se puede requerir que el paciente esté en ayunas o que evite ciertos medicamentos que pueden influir en los resultados del TP. |
Generalmente, se recomienda que el paciente esté en ayunas durante 4 a 6 horas antes de la prueba para evitar variaciones en los resultados. |
Generalmente, no se requieren preparativos especiales como ayuno antes de realizar una prueba de INR. Sin embargo, es importante informar al médico sobre todos los medicamentos, suplementos y alimentos que el paciente consume, ya que algunos pueden influir en los resultados de la prueba. |
|
Extracción de Sangre |
La sangre La prueba se realiza mediante una extracción de sangre venosa. |
La prueba se realiza mediante una extracción de sangre venosa. |
La prueba se realiza mediante una extracción de sangre venosa. |
|
Recolección de la Muestra |
Se inserta una aguja en la vena y la sangre se recolecta en uno o varios tubos de ensayo. El tubo utilizado para esta prueba suele contener un anticoagulante para prevenir que la sangre coagule después de ser recolectada. |
Implica insertar una aguja en una vena, comúnmente en el brazo, y recolectar la sangre en un tubo que contiene citrato de sodio, que actúa como anticoagulante evitando que la sangre coagule en el tubo. |
Se inserta una aguja para extraer la cantidad necesaria de sangre, que se recogerá en uno o varios tubos de ensayo. |
|
Análisis en el Laboratorio |
La muestra de sangre se transporta al laboratorio, donde se procesa. Para la prueba de TP, se añade una mezcla de reactivos al plasma sanguíneo para iniciar la coagulación. El reagente más comúnmente utilizado contiene tejido tromboplástico y calcio. |
La muestra de sangre se centrifuga para separar el plasma de los componentes celulares. Preparación para la prueba: Se toma el plasma y se calienta a 37°C. Luego se añaden dos reactivos al plasma: -Cefalina: Un sustituto de los fosfolípidos de la plaqueta, necesario para la activación de algunos factores de la coagulación. -Cloruro de calcio: Para contrarrestar el efecto del citrato y proporcionar el calcio necesario para la coagulación. Inicio de la coagulación: Se añade un activador, como la sílice, para iniciar la coagulación. Este activador provoca la activación del factor XII, comenzando así la cascada de coagulación. |
Se añaden reactivos químicos para activar la coagulación de la sangre y se mide el tiempo que tarda en formarse un coágulo. Este tiempo se compara con el valor estándar de TP. |
|
Medición del Tiempo de Coagulación |
Se mide el tiempo que tarda la sangre en formar un coágulo, que es registrado en segundos. |
Se mide el tiempo que tarda el plasma en formar un coágulo utilizando un coagulómetro, que detecta automáticamente la formación del coágulo. |
El tiempo medido es el tiempo de protrombina (TP). |
|
Cálculo del INR |
En pacientes que están tomando anticoagulantes, el resultado del TP se expresa a menudo como un INR. Se calcula utilizando la fórmula INR = (TP del paciente / TP promedio normal)^ISI. El INR estandariza los resultados, permitiendo compararlos consistentemente entre diferentes laboratorios y reactivos. |
||
|
Interpretación de Resultados |
Los resultados se interpretan basándose en los valores normales y, si el paciente está en tratamiento con anticoagulantes, se ajustan las dosis en función de estos resultados. Un INR elevado indica un mayor riesgo de sangrado, mientras que un INR bajo sugiere un riesgo aumentado de formación de coágulos. |
Los resultados se comparan con valores de referencia normales. Un TPT prolongado puede indicar una deficiencia de ciertos factores de coagulación, la presencia de inhibidores de la coagulación, o puede ser una indicación de que el tratamiento anticoagulante (como la heparina) está teniendo el efecto deseado. |
Los resultados del INR indicarán si la dosis de anticoagulante es adecuada, si necesita ajustes, o si hay un riesgo de complicaciones como sangrado o trombosis. Los valores de INR típicamente deseados varían según la condición médica que se esté tratando, pero un INR de 2.0 a 3.0 es común para muchas condiciones. |
En relación con lo expuesto previamente, en la praxis médica convencional no se dispone de evidencia suficiente que respalde la implementación de pruebas de coagulación y/o determinaciones de plaquetas rutinarias como modificadores del perfil de morbimortalidad y manejo perioperatorio en pacientes asintomáticos sin factores de riesgo asociados. En cambio, es ampliamente reconocido que la evaluación meticulosa de posibles anomalías hemostáticas que podrían influir en el procedimiento quirúrgico es crucial. Esto incluye la identificación de manifestaciones clínicas como equimosis, sangrados mucocutáneos espontáneos, petequias de etiología incierta, epistaxis recurrente, gingivorragia post-cepillado dental, e hipermenorrea, entre otras.(8)
Dichos descubrimientos justifican la solicitud de análisis hemostáticos y recuento plaquetario de forma sistemática. Asimismo, factores como el tipo de cirugía, su duración y la técnica quirúrgica empleada, constituyen predictores más exactos del riesgo de complicaciones hemorrágicas en los periodos intraoperatorio y postoperatorio.
De acuerdo con la American College of Physicians, se aconseja que la solicitud de pruebas de laboratorio preoperatorias se realice de manera selectiva y fundamentada en una justificación clínica. No obstante, en la práctica clínica rutinaria, frecuentemente se desatienden estas directrices basadas en evidencia y las recomendaciones de expertos, optando por un enfoque que pretende evitar complicaciones legales, especialmente en ausencia de protocolos ministeriales que respalden al médico en la implementación de una práctica médica basada en criterios clínicos y evidencia científica.(9)
Esto conduce a una práctica de medicina defensiva. Como consecuencia, se observa un aumento excesivo en los costos por estudios médicos innecesarios, demoras en el acceso a procedimientos quirúrgicos esenciales y una utilización ineficaz de turnos en consultas de especialidades, que podrían destinarse al manejo clínico, diagnóstico o terapéutico, de otros pacientes que lo requieran.(10,11)
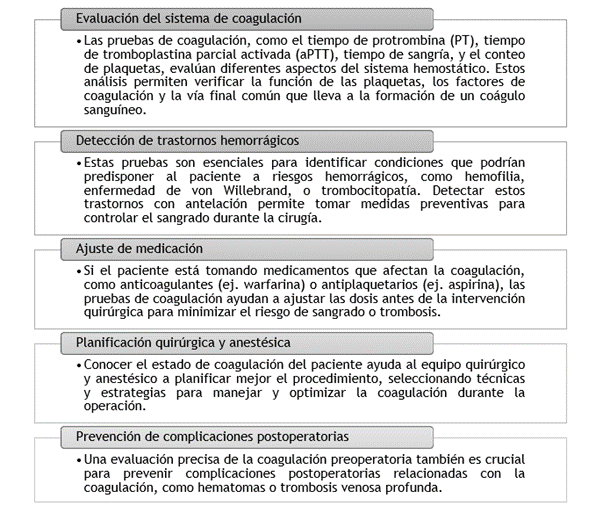
Figura 1. Objetivo y funcionamiento de las pruebas de coagulación
El metaanálisis en la medicina
El metaanálisis es una técnica estadística que combina los resultados de múltiples estudios científicos independientes que abordan la misma pregunta de investigación. Este enfoque permite obtener una visión más comprensiva y precisa de los efectos que se están investigando, al aumentar el tamaño de la muestra global y la potencia estadística más allá de lo que un solo estudio alcanzaría.(12)
En el campo de la medicina interna, el metaanálisis permite determinar la efectividad de diferentes intervenciones médicas, como medicamentos, procedimientos y técnicas de diagnóstico. Al combinar datos de múltiples estudios, los metaanálisis destacan cuáles tratamientos son más efectivos para ciertas condiciones.
A través de la agregación de resultados de estudios, los metaanálisis pueden identifican patrones consistentes de riesgos y beneficios asociados con tratamientos médicos, contribuyendo a decisiones más informadas en la práctica clínica. Los resultados de metaanálisis son a menudo fundamentales para el desarrollo de guías clínicas y recomendaciones de práctica. Proporcionan una base de evidencias sólidas con influencia en las políticas de salud y en las normas de atención médica.
En casos donde estudios individuales reportan resultados contradictorios, el metaanálisis clarificaría la evidencia al evaluar la calidad de los estudios y sintetizar los resultados globales, ofreciendo una perspectiva más equilibrada y fiable. Permite explorar las razones detrás de las diferencias en los resultados entre los estudios, como diferencias en las poblaciones estudiadas, en las metodologías o en las definiciones de variables. Esto ayuda a personalizar los tratamientos y a entender bajo qué condiciones específicas una intervención puede ser más efectiva. Refuerza los principios de la medicina basada en evidencia, promoviendo intervenciones que han demostrado ser efectivas en un amplio rango de estudios y poblaciones.
En un contexto más específico, en cuanto a estudios sobre la coagulación, el metaanálisis ofrece disímiles beneficios significativos en el campo médico. Un metaanálisis permite combinar los resultados de múltiples estudios sobre la coagulación, proporcionando una visión más amplia de los datos. Esto es especialmente útil en situaciones donde los estudios individuales han producido resultados variados o contradictorios, ayudando a establecer conclusiones más firmes.
El objetivo de la investigación presentada es evaluar la efectividad y necesidad de realizar pruebas de coagulación preoperatorias en pacientes programados para cirugías electivas no cardíacas, específicamente para predecir y prevenir complicaciones hemorrágicas intraoperatorias y postoperatorias. La meta es determinar si estas pruebas preoperatorias de coagulación realmente contribuyen a la reducción de la morbimortalidad perioperatoria y si su uso sistemático está justificado clínicamente en pacientes sin historial de enfermedades hematológicas ni manifestaciones clínicas hemorrágicas. Además, se busca analizar la relación entre los resultados de las pruebas de coagulación y la incidencia real de eventos hemorrágicos, para optimizar la toma de decisiones médicas y mejorar la gestión de recursos en el ámbito quirúrgico.
MÉTODOS
Se realizó una revisión sistemática de tipo cuantitativa mediante metaanálisis partiendo de la pregunta clínica tipo PICO: ¿La realización rutinaria de tiempos de coagulación en pacientes con cirugía electiva no cardiaca predice complicaciones de índole hemorrágico durante el periodo transoperatorio?
La metodología investigativa del metaanálisis realizado se basó en el objetivo de evaluar el riesgo de complicaciones hemorrágicas en pacientes sin antecedentes de enfermedades hematológicas y que fueron sometidos a cirugía electiva no cardiaca, después de haber sido evaluados mediante pruebas de coagulación estándar (TP, TPT, INR).
Definición de criterios de inclusión y exclusión
Se seleccionaron estudios que:
· Incluyeron pacientes sin historial de enfermedades hematológicas o manifestaciones clínicas hemorrágicas.
· Realizaron cirugías electivas no cardíacas.
· Aplicaron pruebas de coagulación preoperatorias.
· Reportaron datos sobre complicaciones hemorrágicas.
Búsqueda sistemática de estudios
La búsqueda de estudios se llevó a cabo en bases de datos médicas y de ciencias de la salud. Los términos de búsqueda incluyeron combinaciones de palabras clave relacionadas con DeCS/MeSH coagulation times, non-cardiac elective surgery, entre otras; unidos por el operador booleano AND y los filtros Adultos, desde 2018, y ensayos clínicos controlados. Las bases de datos exploradas fueron PubMED, biblioteca Cochrane Plus, Google académico, Redalyc y SciELO (figura 2).
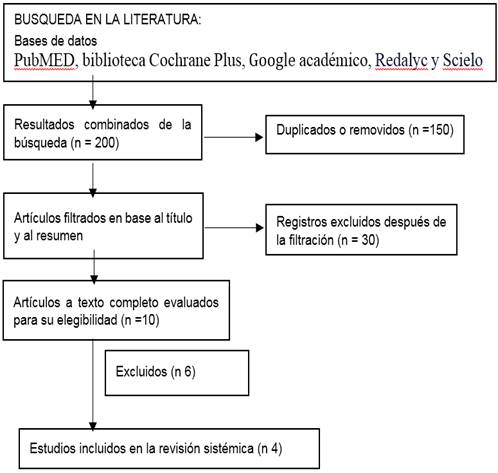
Figura 2. Diagrama de flujo de selección de datos
Selección de estudios y extracción de datos:
Se identificaron y seleccionaron cuatro estudios para la inclusión,(13,14,15,16) basándose en los criterios de inclusión y homogeneidad. Los datos extraídos incluyeron el número total de pacientes, los resultados de las pruebas de coagulación, y las incidencias de complicaciones hemorrágicas.
Evaluación de la calidad de los estudios:
Se aplicó la escala de Jadad para riesgo de sesgos, así como determinar la calidad del estudio. El riesgo relativo fue la medida de efecto para un IC95 y un error de 0,05.
Métodos estadísticos:
· Modelo de efectos aleatorios: Se utilizó para asumir que los verdaderos efectos del tratamiento varían entre los estudios.
· Inverso de la varianza para ponderación: Este método se empleó para dar más peso a los estudios con menor error estándar.
· Cálculo del riesgo relativo (RR): Se usó para comparar la probabilidad de complicaciones hemorrágicas entre pacientes con y sin alteraciones en las pruebas de coagulación.
· Heterogeneidad: Evaluada con un test de chi-cuadrado, resultando en un índice I² bajo y un valor p no significativo (p = 0,47), sugiriendo que la variabilidad entre los estudios no es estadísticamente significativa.
RESULTADOS
Se identificaron cuatro investigaciones que satisfacían los criterios establecidos para la inclusión, abarcando un conglomerado de 1991 sujetos. Estos individuos no presentaban antecedentes de patologías hematológicas ni evidencia previa de síntomas hemorrágicos, como gingivorragias, hemartrosis, petequias o equimosis espontáneas. Los participantes fueron sometidos a intervenciones quirúrgicas electivas no cardíacas. Previo al procedimiento, se les realizó una evaluación de la coagulación mediante análisis como el tiempo de protrombina (TP), tiempo de tromboplastina parcial activada (TPT) y el Índice Internacional Normalizado (INR).
De este universo, 379 pacientes experimentaron alteraciones en las pruebas de coagulación, lo que representa el 19 % del total. De estos, 2 pacientes desarrollaron complicaciones hemorrágicas no fatales durante el periodo transoperatorio, correspondiendo al 0,1 % del total del conjunto y al 0,5 % de aquellos con alteraciones en los tiempos de coagulación.
Para la evaluación y análisis de efectos, se estimó el riesgo relativo (RR) utilizando una variable dicotómica. El método de ponderación estadística empleado fue el inverso de la varianza con efectos aleatorios, resultando en un RR menor de uno (<1). El análisis de heterogeneidad mediante el test de chi-cuadrado arrojó un índice de 2,50, con un valor de p de 0,47 (p<0,5), y el test overall effect z reportó un valor de 0,03 con un p de 98 (P=98), como se muestra en la figura 3.
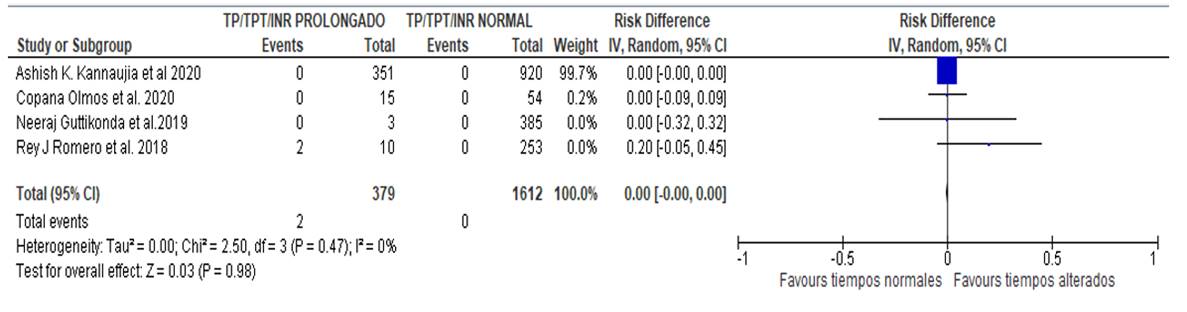
Figura 3. Meta análisis de los estudios seleccionados
DISCUSIÓN
La valoración clínica prequirúrgica, aunque esencial para el manejo seguro del paciente quirúrgico, ha sido identificada con frecuencia como una fuente de procedimientos innecesarios, particularmente en lo que respecta a exámenes de laboratorio. Los resultados de esta investigación sugieren que las pruebas rutinarias de coagulación (TP, TPT, INR) no modifican significativamente el perfil de riesgo perioperatorio en pacientes sin antecedentes de trastornos hemorrágicos, lo que pone en cuestión su utilidad como predictores de complicaciones hemorrágicas en el contexto estudiado.
Sustentado en la revisión realizada, es posible señalar que no hay una correlación estadísticamente significativa entre las alteraciones en los tiempos de coagulación y el aumento del riesgo de eventos hemorrágicos en el periodo intraoperatorio. Esto se sustenta en un Riesgo Relativo (RR) de 0, evidenciando la falta de asociación entre la intervención quirúrgica y el factor de riesgo mencionado. Estos resultados adquieren relevancia estadística al considerar un intervalo de confianza del 95%, con un valor de P < 0.5, lo que sugiere una buena homogeneidad entre las variables estudiadas. Además, un test de efecto Z con un valor de P > 0.5 en el metaanálisis confirma la ausencia de asociación.
Conclusivamente, se recomienda una revisión de las prácticas actuales para alinear las políticas de salud con las pruebas científicas, minimizando intervenciones innecesarias y optimizando la asignación de recursos. El metaanálisis se posiciona como una herramienta invaluable en este esfuerzo, evidenciando la necesidad de que las decisiones clínicas se fundamenten en una amalgama de evidencia clínica robusta, evaluación de riesgos individualizados y consideraciones ético-legales.
CONCLUSIONES
La petición de exámenes rutinarios en cirugía programadas de tipo no cardiacas en pacientes en quienes la historia clínica demuestra ausencia de determinados factores de riesgo es una práctica rutinaria muy extendida en diferentes partes del mundo, e incluso existen diferentes documentos de diferentes sociedades científicas que establecen como protocolos mínimos para la evaluación clínica preoperatoria los tiempos de coagulación.
La presente investigación aborda la relevancia y efectividad de las pruebas preoperatorias de coagulación en la predicción de complicaciones hemorrágicas en cirugías electivas no cardíacas. A lo largo de este estudio, se exploró la tensión existente entre las prácticas recomendadas y las realmente implementadas en la medicina interna, destacando la discrepancia entre las directrices basadas en evidencia y el manejo clínico rutinario.
El estudio del metaanálisis indica que la probabilidad de complicaciones hemorrágicas no se ve afectada en gran medida por los resultados preoperatorios de las pruebas de coagulación, tal como lo evidencia el riesgo relativo menor de uno. Esto sugiere que la presencia de alteraciones en las pruebas de coagulación no necesariamente implica un aumento en el riesgo de eventos adversos significativos. De hecho, solo una fracción minúscula de los pacientes con alteraciones en las pruebas experimentó complicaciones hemorrágicas, lo que podría argumentar a favor de una estrategia más selectiva y dirigida al realizar estas evaluaciones.
Es importante reconocer la presión que ejerce el entorno médico-legal sobre las decisiones clínicas. En muchos casos, las pruebas se solicitan más por preocupaciones sobre posibles litigios que por la evidencia clínica que respalde su necesidad. Este enfoque defensivo, aunque comprensible, lleva a un uso excesivo de recursos, prolongación de los tiempos de espera quirúrgicos y una carga innecesaria para el sistema de salud, como se ha observado en estudios previos y se refleja también en nuestra investigación.
Además, aunque las pruebas de coagulación son imprescindibles en ciertos contextos, la capacidad de estos exámenes para evaluar integralmente el sistema hemostático es limitada. La detección de anomalías hemostáticas debería, por lo tanto, basarse no solo en pruebas de laboratorio, sino también en una evaluación clínica meticulosa de síntomas relevantes y en el contexto quirúrgico específico. Nuestros resultados apoyan la necesidad de directrices clínicas que permitan a los médicos basar sus decisiones más en la evidencia científica y menos en la precaución defensiva.
REFERENCIAS BIBLIOGRÁFICAS
1. Concha M, Mertz V, Muñoz Castillo G, Delfino A, Cortínez L, Montaña R, et al. Comparación preoperatoria entre pruebas de coagulación y tromboelastografía en pacientes con cirrosis hepática sometidos a trasplante hepático. Rev Med Chil [Internet]. 2018;146(3):277–81. Available from: https://www.scielo.cl/scielo.php?pid=S0034-98872018000300277&script=sci_arttext&tlng=pt
2. Parada F, Fonseca D, Palavecino F, Farías M, Hill S, Montero S. Manejo quirúrgico del paciente con hemofilia sometido a cirugía bucal: Reporte de un caso clínico. Odontol Vital [Internet]. 2020;(33):79–86. Available from: https://www.scielo.sa.cr/scielo.php?script=sci_arttext&pid=S1659-07752020000200079
3. Mendoza-Quispe D, Maticorena-Quevedo J, Parra del Riego A, Loayza-Urcia N, Limaylla-Vega H. Manejo quirúrgico de pseudotumor hemofílico retroperitoneal: Reporte de caso. Acta Médica Peru [Internet]. 2018;35(3):184–8. Available from: http://www.scielo.org.pe/scielo.php?script=sci_arttext&pid=S1728-59172018000300008
4. Jaime Romo R, Vidal Cervantes F, Rivera Villa AH, Colín Vázquez A. Preoperative concentration of plasma fibrinogen as a predictor of bleeding in total hip arthroplasty. Acta Ortopédica Mex [Internet]. 2022;35(6):507–14. Available from: https://www.medigraphic.com/cgi-bin/new/resumenI.cgi?IDARTICULO=105703
5. Karim HR, Yunus M, Bhattacharyya P. An observational cohort study on pre-operative investigations and referrals: How far are we following recommendations? Indian J Anaesth [Internet]. 2016;60(8):552–9. Available from: https://journals.lww.com/ijaweb/fulltext/2016/60080/an_observational_cohort_study_on_pre_operative.5.aspx
6. Martínez-Sánchez LM, Álvarez-Hernández LF, Ruiz-Mejía C, Jaramillo-Jaramillo LI, Builes-Restrepo LN, Villegas-Álzate JD. Hemofilia: abordaje diagnóstico y terapéutico. Revisión bibliográfica. Rev Fac Nac Salud Pública [Internet]. 2018;36(2):85–93. Available from: http://www.scielo.org.co/scielo.php?pid=S0120-386X2018000200085&script=sci_arttext
7. Vera Báez LDP, Bordón Álvarez D. Laboratory diagnosis of hemorrhagic coagulopathies in patients of the National Hospital of Itauguá. Rev del Nac [Internet]. 2017;9(2):46–66. Available from: http://scielo.iics.una.py/scielo.php?pid=S2072-81742017000200046&script=sci_abstract&tlng=en
8. Arévalo Ordóñez T. Padronização do Índice Normalizado Internacional em pacientes pré-cirúrgicos do Hospital San Juan de Dios em Cuenca. Vive Rev Salud [Internet]. 2022;5(13):179–90. Available from: http://www.scielo.org.bo/scielo.php?pid=S2664-32432022000100179&script=sci_abstract&tlng=pt
9. Zapata Contreras L, Páez Jiménez JA, Castro González JS, Villada Duque A. Elective surgery after Covid-19: A narrative review of the literature. Colomb J Anestesiol [Internet]. 2022;50(3):e1022. Available from: http://www.scielo.org.co/pdf/rca/v50n3/es_2256-2087-rca-50-03-e301.pdf
10. Caubet Sáez-Torres I, Ibaseta Fidalgo E, Rodríguez Cobo J, García Reija MF. Déficit adquirido de Factor XIII como causa de hemorragia masiva con compromiso de vía aérea superior en cirugía oncológica de cavidad oral. Rev Española Cirugía Oral y Maxilofac [Internet]. 2023;45(1):50–3. Available from: https://scielo.isciii.es/scielo.php?pid=S1130-05582023000100009&script=sci_arttext
11. Tejedor-Tejada E, Jurado-Herrera S, Gómez-Núñez MR. Rituximab en combinación con agentes” bypass” hemostáticos para hemofilia adquirida con inhibidor, a propósito de un caso. Rev la OFIL [Internet]. 2021;31(4):433–4. Available from: https://scielo.isciii.es/scielo.php?pid=S1699-714X2021000400020&script=sci_arttext&tlng=pt
12. Bolaños Díaz R, Calderón Cahua M. Introducción al meta-análisis tradicional. Rev Gastroenterol del Perú [Internet]. 2014;34(1):45–51. Available from: http://www.scielo.org.pe/scielo.php?pid=s1022-51292014000100007&script=sci_arttext
13. Copana Olmos R, Peralta Caballero M, Unzueta Quiroga R, Carpio Deheza G. Utilidad del tiempo de protrombina y el tiempo parcial de tromboplastina activada en la valoración preoperatoria de la hemostasia en pediatría. Gac Médica Boliv [Internet]. 2020;43(2):137–42. Available from: http://www.scielo.org.bo/scielo.php?pid=S1012-29662020000200004&script=sci_arttext
14. Guttikonda N, Nileshwar A, Rao M, Sushma TK. Preoperative laboratory testing-Comparison of National Institute of Clinical Excellence guidelines with current practice-An observational study. J Anaesthesiol Clin Pharmacol [Internet]. 2019;35(2):227–30. Available from: https://journals.lww.com/joacp/fulltext/2019/35020/Preoperative_laboratory_testing___Comparison_of.16.aspx
15. Romero González RJ. Pruebas de coagulación de rutina en cirugía abdominal electiva para predecir riesgo de hemorragia. Cir Gen [Internet]. 2018;40(3):169–74. Available from: https://www.medigraphic.com/cgi-bin/new/resumen.cgi?IDARTICULO=83962
16. Kannaujia AK, Gupta A, Verma S, Srivastava U, Haldar R, Jasuja S. Importance of Routine Laboratory Investigations Before Elective Surgery. Discov (Craiova, Rom [Internet]. 2020 Sep;8(3):e114. Available from: https://pubmed.ncbi.nlm.nih.gov/33094149/
FINANCIACIÓN
Ninguna.
CONFLICTO DE INTERESES
Los autores declaran que no existe conflicto de intereses.
CONTRIBUCIÓN DE AUTORÍA
Conceptualización: Carlos Alberto Valverde González, Lexter Ivan Mihalache Bernal, Vanessa Del Cisne Pinza Vera.
Curación de datos: Carlos Alberto Valverde González, Lexter Ivan Mihalache Bernal, Vanessa Del Cisne Pinza Vera.
Análisis formal: Carlos Alberto Valverde González, Lexter Ivan Mihalache Bernal, Vanessa Del Cisne Pinza Vera.
Investigación: Carlos Alberto Valverde González, Lexter Ivan Mihalache Bernal, Vanessa Del Cisne Pinza Vera.
Metodología: Carlos Alberto Valverde González, Lexter Ivan Mihalache Bernal, Vanessa Del Cisne Pinza Vera.
Redacción – borrador original: Carlos Alberto Valverde González, Lexter Ivan Mihalache Bernal, Vanessa Del Cisne Pinza Vera.
Redacción – revisión y edición: Carlos Alberto Valverde González, Lexter Ivan Mihalache Bernal, Vanessa Del Cisne Pinza Vera.